Kompartmentsyndom / Logensyndrom
Du hast Schmerzen vor allem nach dem Sport im Bereich der Beine? Die Schmerzen können eigentlich weder dem Knie noch dem Sprunggelenk zugeordnet werden? Wenn du auf die Unterschenkel drückst, verschlimmert sich der Schmerz?
Vielleicht leidest du an einem sogenannten funktionellen Kompartmentsyndrom.
Was das genau ist und was man machen kann, erfährst du hier.
- Was ist ein Kompartmentsyndrom? /Grundlagen/ Anatomie
- Wie kann man ein Kompartmentsyndrom feststellen?/ Diagnostik
- Was kann man tun?
Was ist ein Kompartmentsyndrom? Grundlagen / Anatomie
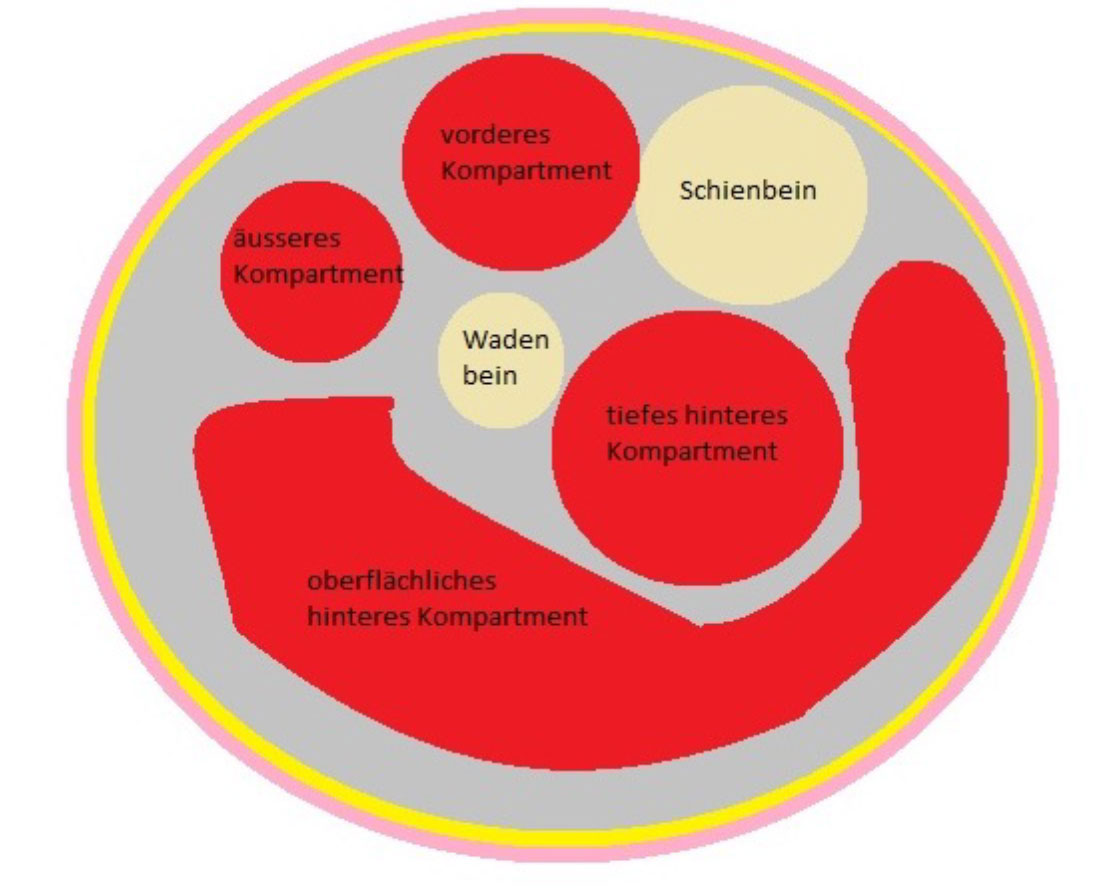
Um zu verstehen, was ein Kompartmentsyndrom ist, muss man die anatomischen Grundlagen kennen. Ein Muskel bzw. mehrere Muskelgruppen sind von Bindegewebe/Stützgewebe umgeben. Dieses bezeichnen wir als Faszie. Damit unterteilen sich z.B. die Muskeln am Unterschenkel in einzelne „Räume“ auch Kompartimente oder Muskellogen genannt. Im Bild siehst du eine sehr vereinfachte schematische Darstellung eines Querschnittes durch einen Unterschenkel.
Wenn es in einem solchen Kompartiment zur Volumenzunahme kommt, kann sich der Raum (da er von dem straffen Bindegewebe umgeben wird) nur sehr wenig ausdehnen. Daher steigt der Druck in dem Raum. Dies führt zu Schmerzen und kann im schlimmsten Fall zu bleibenden Schäden führen. Dies ist zum Glück nur selten der Fall.
So eine Volumenzunahme kann z.B. bei einem Bruch der Knochen auftreten. Hier strömt Blut aus den gebrochenen Knochen, was zur Zunahme des Volumens führt. Dies ist das klassische „akute Kompartmentsyndrom“. Ein Notfall der sehr schnell behandelt werden muss.
Das funktionelle/ chronische Kompartmentsyndrom ist eine besondere Form. Die genaue Ursache ist noch in Diskussion. Es wird z.B. angenommen, dass eine Belastung mit starker Intensität (anaerob) einen Anstieg von Laktat (Milchsäure) zur Folge hat, welches die Durchblutung anregt. Dies kann einen „Teufelskreis“ auslösen. Kurz kann man sagen, dass es durch die Belastung zu einer Zunahme von Gewebsflüssigkeit in den Kompartimenten kommt. Dies erhöht auch den Druck.
Es können einzeln oder mehrere Kompartimente betroffen sein. Diese können spezielle Namen haben. Häufig ist z.B. das vordere Kompartment des Unterschenkels betroffen. Da hier u.a. der „Fusshebermuskel“ = Tibialis anterior Muskel verläuft, wird dieses auch Tibialis anterior Syndrom genannt.
Hier siehst du in „rosa“ die Haut. Darunter siehst du eine gelbe Schicht Fettgewebe und darunter das graue, die Muskulatur umgebende Bindegewebe. Dieses schliesst die Kompartimente ein, welche die einzelnen Muskeln beinhaltet. Auch die beiden Unterschenkelknochen (Schien- und Wadenbein) sind dargestellt.
Wie kann man ein Kompartmentsyndrom feststellen? Diagnostik
Um ein Kompartmentsyndrom festzustellen ist zum einen deine Anamnese (Krankengeschickte) wichtig. Wir werden dich fragen, wo und wann die Schmerzen auftreten. Dann werden wir dein Bein untersuchen und von aussen auf die Muskulatur drücken. Dies kann den Verdacht ergeben. Die Bildgebung (Ultraschall und MRI) ist meist unauffällig. Zur Sicherung der Verdachtsdiagnose muss dann der Druck gemessen werden. Dazu wird eine kleine Drucksonde in die jeweilige Loge gesetzt. Dies musst Du Dir vorstellen, wie eine Venenkanüle um eine Infusion zu legen. Um die Logen besser zu sehen, verwenden wir in der Regel ein Ultraschallgerät.
Da beim funktionellen Kompartmentsyndrom der Druck wie oben erklärt in der Regel nur unter sportlicher Belastung erhöht ist, wird die Drucksonde am Bein befestigt und du wirst zum Trainieren (meist auf dem Laufband) geschickt. Sollten wir sehen, dass der Druck unter Belastung stark ansteigt, haben wir die Diagnose gesichert.
Was kann man tun?
Bei einem akuten Kompartmentsyndrom muss die Bindegewebsschicht rasch gespalten werden, um die Muskeln zu schützen.
Bei einem funktionellen oder chronischem Kompartmentsyndrom liegt kein Notfall vor. Zunächst kann eine konservative (ohne Operation) Therapie ausgetestet werden. Das heisst, dass versucht werden kann die Belastung zu reduzieren oder zu ändern. Auch können Gangschule, Kompressionsstrümpfe und Physiotherapie mit Lockerung der Muskulatur eine Linderung bringen.
Sollten diese Maßnahmen nicht den gewünschten Effekt haben, kann eine kleine Operation, bei der die Faszien in Schlüssellochtechnik eröffnet werden, sehr gut helfen.
Genauere Informationen zur Operation findest du hier.
Es ist noch zu erwähnen, dass diese Kompartmentsyndrom nicht nur im Bein auftreten können. Allerdings ist dies die mit Abstand häufigste Lokalisation.
Operation
Bei dir wurde ein Kompartmentsyndrom festgestellt und wir haben dir eine Operation empfohlen?
Was ein Kompartmentsyndrom eigentlich ist findest du hier.
In diesem Abschnitt gehen wir nun auf die Operation ein und zeigen dir ein paar interessante Bilder aus dem Operationssaal. Auch findest du hier die Nachbehandlung. Also was du nach der Operation beachten musst.
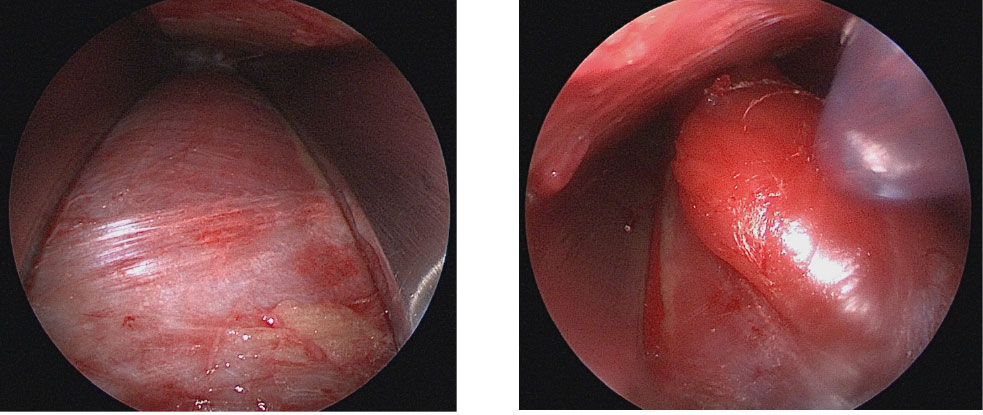
Im Prinzip ist die Operation sehr einfach: die Bindegewebshülle wird aufgeschnitten. Da diese nun aber über den ganzen Unterschenkel verläuft, wenden wir hier die Schlüssellochtechnik an. Du hast also nur einen etwa 3 cm kleinen Schnitt. Über diesen führen wir eine Kamera ein und Spalten die Faszie unter Sicht mit einem speziellen Messer.
Auf dem ersten Bild siehst du den faserigen Verlauf der Faszie. Links und rechts im Bild siehst du einen Haken, der Übersicht schafft. Im zweiten Bild siehst du, wie der Muskel durch die gespaltene Faszie „hervorquillt“. Jetzt wird noch die Haut zugenäht und ggf. ein kleiner Saugschlauch eingelegt.
Nachbehandlung
Nach einer solchen OP solltest du das Bein für 3 Tage konsequent hochlagern. Du kannst und sollst aber alle Gelenke gleich nach der Operation wieder bewegen. Dann schliesst sich eine Woche mit Teilbelastung (Gehstöcke) an. Für diese Zeit musst du auch Thrombosemittel (Spritzen) nehmen. Dann darf wieder mit der Belastung begonnen werden. Wir sehen dich in der Regel am ersten Tag und 2 Wochen nach der Operation zu den Kontrollen.
Der Abreitsausfall richtet sich nach der jeweiligen Tätigkeit. Bürojobs können bereits nach einigen Tagen durchgeführt werden. Für körperlich anstrengende Berufe muss mit einem Ausfall von mindestens 2 Wochen gerechnet werden.
Wir hoffen, du hast jetzt einen kleinen Einblick in die Logenspaltungsoperation und die Abläufe bekommen und fühlst dich gut informiert.